O Dia Internacional de Conscientização das Mucopolissacaridoses (MPS) acontece em maio e hoje trouxemos todas as informações referente a esse grupo de doenças raras e genéticas, dando luz à campanha “Persiga os Sinais”.

Oi mamães e papais (e futuros pais!), hoje viemos falar das Mucopolissacaridoses (MPS), um grupo de doenças raras e genéticas que ocorrem devido a um erro inato do metabolismo que causa uma alteração na produção de enzimas importantes para o bom funcionamento do organismo.
Vamos dar visibilidade para a campanha “Persiga os Sinais”, que tem o intuito de ampliar o conhecimento da sociedade sobre as MPS.
Quem já nos acompanha aqui sabe que sempre enfatizamos o quão importante é realizar todos os exames durante a gestação e logo no nascimento do bebê. Afinal, tudo descoberto no início ou com antecedência favorece o tratamento e proporciona melhora da qualidade de vida da criança.
A Organização Mundial da Saúde (OMS) caracteriza como doença rara aquela que afeta até 65 a cada 100 mil pessoas. Apesar de parecer um número baixo, aqui no Brasil há 13 milhões de pacientes com algum tipo de doença rara.
Segundo o Instituto Vidas Raras (IVR), organização sem fins lucrativos que trabalha em prol dos direitos das pessoas portadoras de doenças raras, 1.089 brasileiros têm Mucopolissacaridose (MPS), que são divididas em 7 subtipos.
O mês de maio é marcado como o mês de Conscientização das Mucopolissacaridoses e trouxemos perguntas e respostas, de forma simples, para entenderem o que é a essa doença, os sintomas, tratamentos e outras informações importantes.
Então, confira abaixo o texto da Dra. Carolina Fischinger, médica geneticista do Serviço de Genética Médica do Hospital de Clínicas de Porto Alegre e da Casa dos Raros.
O que são as Mucopolissacaridoses (MPS)?
As Mucopolissacaridoses (MPS) são um grupo de doenças raras e genéticas, onde ocorre um erro no metabolismo do paciente, a deficiência de enzimas responsáveis pela degradação, ou seja, a quebra ou “digestão” dos Glicosaminoglicanos (GAGS), anteriormente chamados de mucopolissacarídeos.
Para pessoas com MPS, não há enzima suficiente para quebrar os GAGs. O que significa que eles se acumulam e se armazenam nas células do corpo, causando danos progressivos e levando aos principias sintomas da doença.

Quais os diferentes tipos de mucopolissacaridose?
A MPS é classificada de acordo com a enzima que o organismo não é capaz de produzir.
Existem pelo menos 7 tipos diferentes de MPS, sendo que cada uma envolve diferentes enzimas e diferentes tipos de depósitos. E, consequentemente, diferentes manifestações clínicas e de gravidade2.
Atualmente, os tipos de MPS conhecidos até o momento são: MPS I (Síndrome de Hurler, Hurler-Scheie e Scheie), MPS II (Síndrome de Hunter), MPS III A-D (Síndrome de Sanfilippo), MPS IV A, B (Síndrome de Morquio), MPS VI (Síndrome de Maroteaux-Lamy), MPS VII (Síndrome de Sly) e MPS IX.
Por isso, os sintomas entres os diferentes tipos variam e o diagnóstico pode ser difícil e, na maioria das vezes, tardio, pois existe possibilidade de os sinais serem confundidos com os de outras enfermidades.
Quais os principais sintomas, durante a gestação e após o nascimento da criança?
A possibilidade de um bebê ser portador de algum dos tipos de MPS pode começar a ser investigada pelo histórico familiar.
Então, quando existem casos da doença na família (irmãos, primos, tios), é ideal levantar a suspeita para que a confirmação seja feita logo após o nascimento da criança, por meio da realização de exames laboratoriais e de imagem.
Porém, embora não exista cura, quanto mais rápido é feito o diagnóstico, mais rápido ele pode iniciar o tratamento, reduzindo a velocidade na progressão da doença.
Segundo dados de uma pesquisa realizada pela consultoria Customer & Insights em 2022 “Entendimiento De La Enfermedad De MPS A Través De Cuidadores Y Pacientes- Latam”4, em 68% dos casos os primeiros sintomas das mucopolissacaridoses foram percebidos entre 1 e 10 anos de idade.
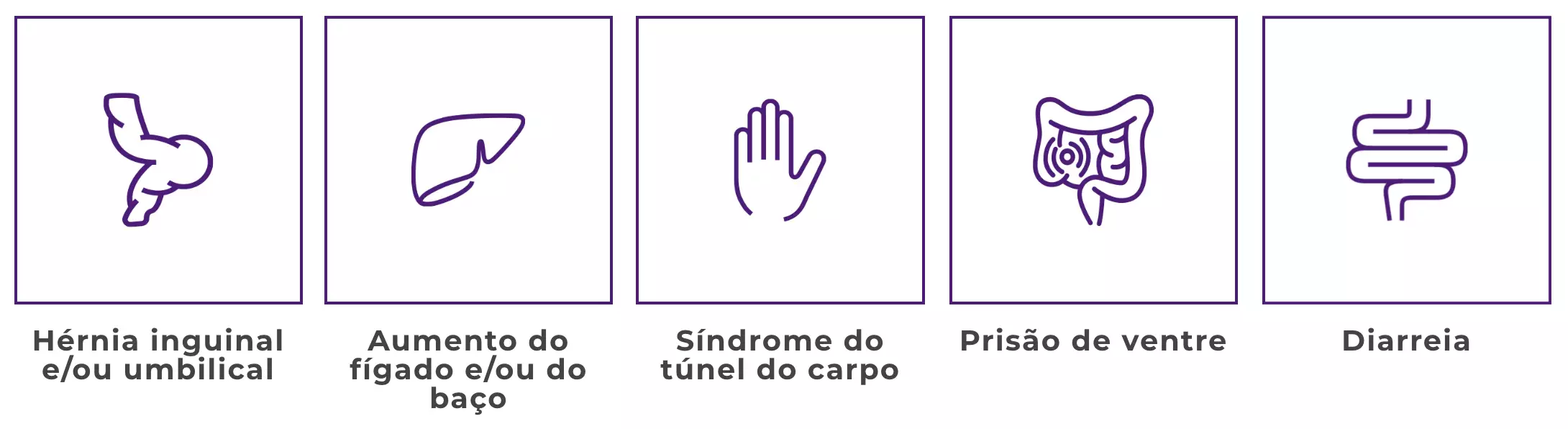
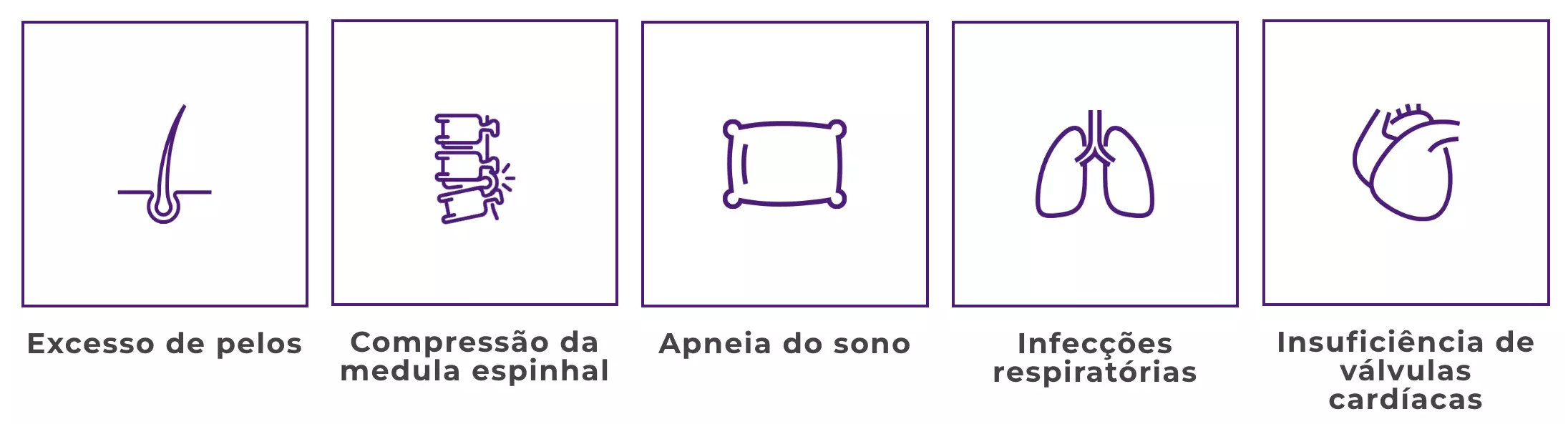
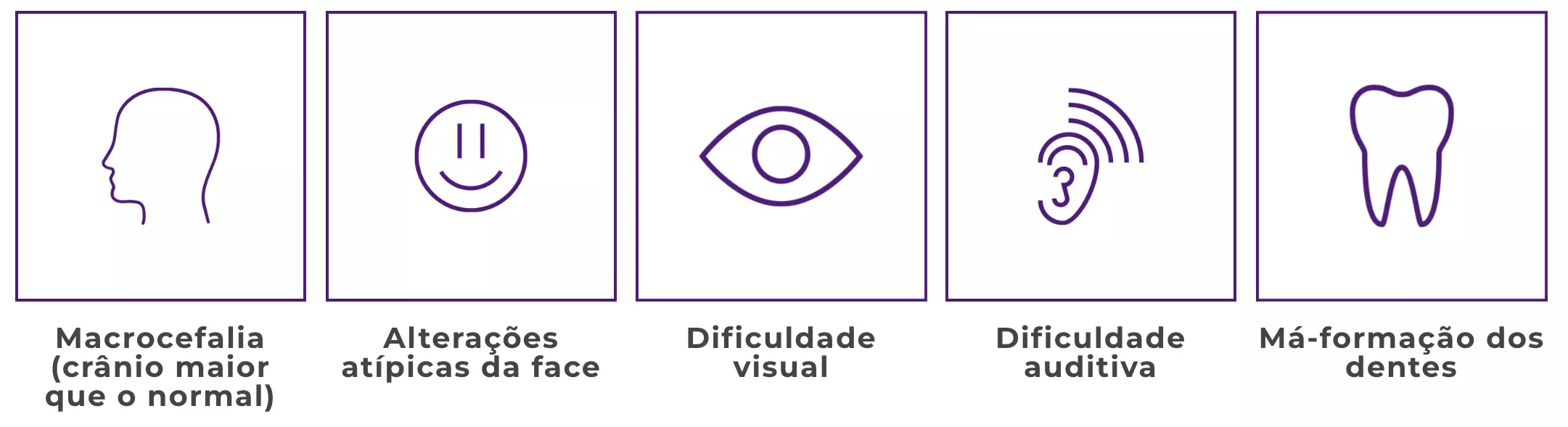
Entre as manifestações destas doenças raras e genéticas estão:
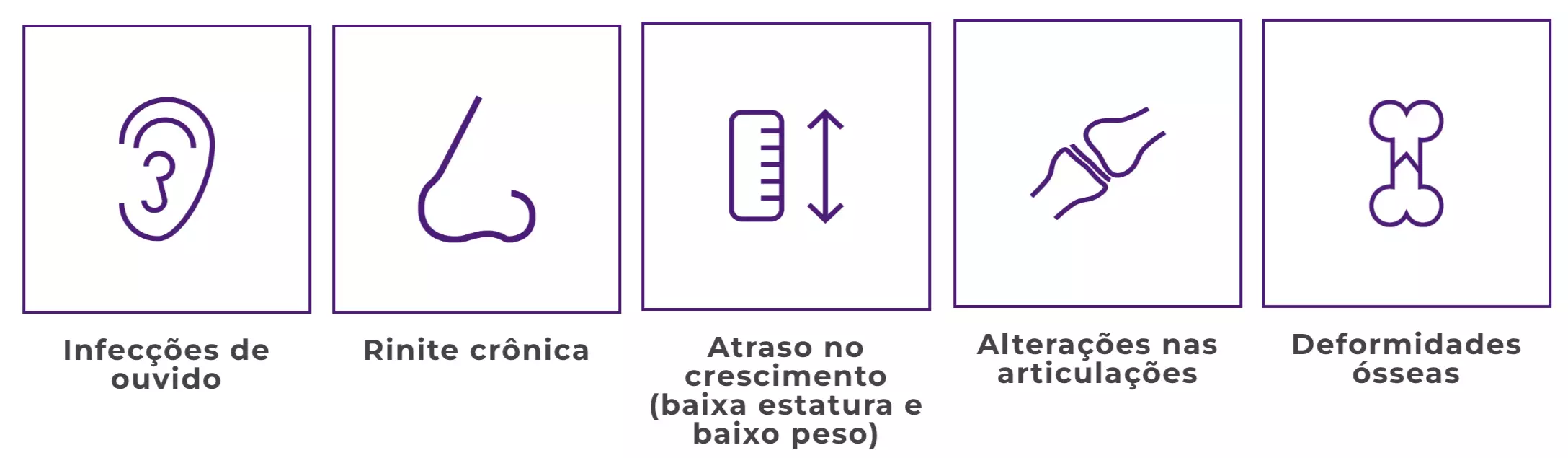
Porém, com o passar do tempo, outros sintomas e comorbidades secundárias podem ser observados clinicamente como: infecções de ouvido e respiratórias de repetição, dificuldade visual e auditiva enrijecimento das articulações, comprometimento do sistema cardiovascular, dificuldade para respirar com a presença de roncos e apneia do sono, comprometimento no ganho de estatura, mudança nas feições, alterações cardiológicas e problemas para caminhar1,2.
Adicionalmente, em alguns tipos de MPS, também podem ocorrer comprometimentos neurológicos que levam a um atraso no desenvolvimento da criança, além de surdez e da opacidade das córneas. Em outros casos, as más formações ósseas são mais frequentes1,2.
A criança já nasce com MPS, ou com o passar dos anos pode desenvolver a doença? Existe uma causa? Ou é genético?
A MPS é uma doença genética, então a criança já nasce com ela. Porém alguns recém-nascidos podem não ter sintomas claros e visíveis logo no nascimento.
Estes sintomas geralmente aparecem ainda na 1ª infância e vão se agravando com o tempo trazendo diferentes complicações para o paciente.
Listamos acima os principais sintomas. Mas, como eles podem ser confundidos com outras enfermidades, o diagnóstico pode acontecer de forma tardia.
Na maioria dos casos, é a junção de diversos sintomas que auxiliará o médico a chegar no diagnóstico assertivo da MPS para assim prescrever e iniciar o tratamento adequado.
Afinal, quais exames podem ser feitos para diagnosticar MPS no bebê?
A confirmação da doença é feita por um médico geneticista e a suspeita de MPS pode ser levantada pelo histórico familiar e pós nascimento investigada por meio da análise da atividade enzimática em uma gota de sangue coletada em papel filtro e confirmada com teste genético.
Na ausência de casos na família, a manifestação desencadeia observação dos sintomas mais aparentes e a investigação pode incluir exames de Raio-X dos ossos, avaliação do coração do paciente, análises específicas de urina e sangue.
Existe cura? Qual a chance de cura total?
Apesar de não terem cura, alguns tipos de MPS têm possibilidade de tratamento, por meio de terapias de reposição enzimática ou transplantes que proporcionam mais qualidade de vida aos pacientes.
Entretanto, há ainda a necessidade do cuidado integrado, que conta com uma equipe multidisciplinar idealmente composta por fisioterapeuta, pneumologista, otorrino, neurologista, cardiologista, ortopedistas, geneticistas, oftalmologistas, psicólogos, assistente social e equipe de enfermagem.
É neste momento que enxergamos a importância das campanhas de conscientização, uma vez que, é uma forma de incentivar não somente o diagnóstico precoce, mas também de dar apoio para aqueles que recentemente receberam um diagnóstico e precisam de auxílio sobre como devem seguir o tratamento.
O diagnóstico precoce, juntamente com o tratamento e medicamentos adequados, podem sim aumentar significativamente a melhora da qualidade de vida e longevidade.
Dessa forma, esse diagnóstico precoce pode ainda prevenir que a doença evolua e que as complicações de desenvolvam por completo.
Até o momento, infelizmente a MPS não tem cura.
Então, hoje os 2 principais tratamentos são:
- Os medicamentos existentes que ajudam no controle da doença através de uma Terapia de Reposição Enzimática
- Porém, para alguns tipos de MPS pode-se fazer um transplante de células-tronco hematopoiéticas – através da doação de medula
Ambos os tratamentos têm alto custo. A reposição enzimática requer aplicações com frequência (em geral, semanalmente) e ainda, quando se fala do transplante de medula óssea, é necessário encontrar um doador compatível que pode levar tempo.
Existe tratamento oferecido pelo SUS?
Sim, o atendimento de doenças raras e genéticas é oferecido pelo SUS (Sistema Único de Saúde), porém hoje apenas para os tipos de MPS – IV a e VI.
Qual a especialidade médica que deve ser procurada caso o bebê seja diagnosticado com MPS?
Como falamos acima, o diagnóstico dessa doença rara implica na participação de diferentes médicos e especialistas, criando uma equipe multidisciplinar composta por fisioterapeuta, pneumologista, otorrino, neurologista, cardiologista, ortopedistas, geneticistas, oftalmologistas, psicólogos, assistente social e equipe de enfermagem.
E ainda, o pediatra do seu bebê fará parte desse time desde o início. Procure médicos de sua confiança para te acompanhar nesse processo.
Mas, se eu tive um filho com MPS, posso engravidar novamente?
É importante que os pais tenham consciência sobre a probabilidade do nascimento de outro filho com o mesmo problema e todos os riscos envolvidos.
Para cada tipo de MPS existe um padrão de herança que vai definir quais as chances de a criança ter o gene alterado. A investigação e aconselhamento genético é fundamental para orientar o casal sobre essa decisão.
Porém, existem casos como o da advogada Regina Próspero, onde os primeiros dois filhos tiveram MPS e o 3º bebê nasceu saudável.
Como a medicina tem evoluído para tratar essas doenças raras e genéticas? Quais as descobertas mais recentes?
Existem novos estudos pré-clínicos (modelo animal) e clínicos (humano) que buscam novas alternativas terapêuticas para as MPS, baseados em terapia genética buscando corrigir a raiz genética do problema.
Há vários estudos em andamento que podem ser vistos no site: clinicaltrials.gov.
Quais as principais fontes para informação da MPS para ajudar os pais?
Esse post é em homenagem ao Dia de Conscientização das Mucopolissacaridoses (MPS Day) e campanhas como “Persiga os Sinais” ressaltam a importância de estar atento e investigar sintomas.
A campanha é uma forma de conectar pacientes, famílias, profissionais de saúde, associações de pacientes e laboratórios relacionados com o distúrbio para ajudar a aumentar o conhecimento sobre as MPS e acelerar o processo de diagnóstico para que, rara, seja apenas a doença, mas não o conhecimento sobre ela.
Por fim, para saber mais, acesse a página da campanha, Facebook e Instagram @MPSDay e compartilhe os sinais usando a hashtag #PersigaOsSinais.
Autora convidada: Dra. Carolina Fischinger – médica geneticista do Serviço de Genética Médica do Hospital de Clínicas de Porto Alegre e da Casa dos Raros. (CRM 22250 CRM – RQE Nº: 13906)
Este material não tem qualquer caráter promocional e busca, unicamente, apresentar informações científicas relativas a doenças e/ou saúde.
Referências:
- National Center of Advancing, Translational Sciences. Disponível em: https://rarediseases.info.nih.gov/guides/pages/24/tips-for-the-undiagnosed. Acesso em maio de 2023
- National MPS Society. Disponível em: https://mpssociety.org. Acesso em maio de 2023
- Biblioteca Virtual em Saúde – Ministério da Saúde. Disponível em: https://bvsms.saude.gov.br/14-3-governo-lanca-caderneta-do-sus-para-pessoas-com-doencas-raras e https://bvsms.saude.gov.br/15-5-e-o-dia-de-conscientizacao-das-mucopolissacaridoses-persiga-os-sinais. Acesso em maio de 2023
- Dados internos BioMarin. “Entendimiento De La Enfermedad De MPS A Través De Cuidadores Y Pacientes- Latam”. Entrevistas com pacientes e cuidadores da Argentina, Brasil, Chile, Colômbia e México, realizada pela consultoria Customer Insights. Relatório finalizado em setembro de 2022
- Varsomics. Disponível em: https://blog.varsomics.com/mucopolissacaridoses-mps. Acesso em maio de 2023
- Instituto Vidas Raras. Disponível em: https://vidasraras.org.br. Acesso em maio de 2023
- Pais & Filhos. Disponível em: https://paisefilhos.uol.com.br/crianca/faco-para-outras-criancas-o-que-gostaria-de-ter-feito-para-o-meu-filho. Acesso em maio de 2023

















Uma resposta
Nossa que interessante esse post. Conhecia apenas muito superficialmente sobre essa doença e achei muito interessante entender mais sobre os sintomas. Que difícil esse diagnóstico.